| Ann. Medit. Burns Club - vol. 6 - n. 4 - December 1993
EXPANSION TISSULAIRE ET REHABILITATION DES SEQUELLES DE
BRULURES DE LA TETE ET DU COU
Castide J.C., Ballanger A.
Centre des Brulures, CHU Pellegrin, Bordeaux, France
RESUME. Les auteurs décrivent
la technique de l'expansion tissulaire et de la réhabilitation des séquelles de
brûlures de la tête et du cou. En particulier ils prennent en considération les
résultats obtenus chez 42 patients qui ont reçu 67 prothèses mises en place pour la
reconstruction de la tête ou du cou. La moitié des patients présentaient des cicatrices
du visage et du cou, plus du tiers présentaient une alopécie, trois patients ont
bénificié d'une reconstruction complexe pour otoplastie et un patient pour
rhinopoïèse. Les diverses prothèses sont décrites (forme et volume) et la technique
opératoire. Enfin, les résultats sont présenteés, avec les rares complications:
hématomes (3 cas), désunions mineures (6 cas). La reconstruction des séquelles de
brûlure de la région cervico-céphalique à l'aide de l'expansion cutanée s'est
révélée très positive et d'une grande utilité et les résultats sont favorables et
bénéfiques à long terme.
Les séquelles de brûlures de
l'extrémité cervicocéphalique présentent l'aspect classique de toutes les cicatrices
de brûlures, avec des cicatrices visibles, souvent dyschromiques, de texture
irrégulière; une rétraction donnant un aspect de visage figé, sans traits ni rides, et
souvent, surtout à la partie basse du visage et sur le cou, un aspect hypertrophique ou
des chéloïdes.
Cependant quelques particularités liées
à la structure et à la spécialisation des téguments font leur spécificité:
- alopécies cicatricielles;
- destruction de structures à haut pouvoir symbolique dans
la race humaine (pavillon de l'oreille, nez);
- atteintes péri-orificielles où la rétraction est source
de déformations mutilantes sur le plan fonctionnel et esthétique.
Elles entraînent ainsi d'importantes répercussions:
- fonctionnelles: microstornie, altérations des paupières,
- esthétiques, car le visage et le cou sont des zones
toujours visibles et difficiles à masquer;
- psychologiques, car le patient qui ne se reconnaît plus
dans un miroir modifie son identité corporelle;
- et sociales, par les réactions de son entourage familial
ou professionnel associant à des degres divers surprise, pitié, rejet ou intérêt
malsain.
Principes généraux de réhabilitation
Dans tous les cas ces séquelles se
caractérisent par un deficit cutané lié à l'aspect, la localisation et la surface des
cicatrices, et à la rétraction cicatricielle.
L'existence de ce déficit cutané nécessite un apport cutané sain d'aspect et de
texture proches de la structure normale des zones à reconstruire.
Ceci est particulièrement évident au niveau du cuir chevelu ou il faut restaurer une
implantation naturelle des cheveux.
Il est en outre nécessaire d'éviter toute tension excessive qui pourrait entraîner une
déformation des structures normales ou des orifices.
L'expansion cutanée est le meilleur procédé actuel pour augmenter le capital cutané à
partir des zones saines résiduelles de voisinage.
Patients et méthodes
- Population
Nous avons utilisé cette technique chez 42 patients. Soixante-sept prothèses ont été
mises en place pour la reconstruction des séquelles de la tête et du cou, ce qui
représente 35% des prothèses implantées et en moyenne 1,5 prothèses par patient.
Les patients se répartissent également selon le sexe (21 hommes, 21 femmes) avec une
moyenne d'âge de 16 ans.
- Indications (Tab. 1)
L'expansion cutanée a essentiellement pour but le traitement des cicatrices et des
alopécies. La moitié des patients présentaient des cicatrices du visage et du cou, plus
du tiers des patients présentaient une alopécie (dont deux cas d'origine radique), et
pour quatre patients l'expansion cutanée a permis des reconstructions plus complexes
(trois cas pour otoplastie reconstructrice et un cas de rhinop6ièse).
| Table 1 Indications
de l'expansion cutanée au niveau de la tête et du cou. |
| EXPANSION CUTANEF TETE ET COU -
INDICATIONS |
| |
Nbre de |
Prothèses |
| |
patients |
Nbre 11/0 |
| _ Alopôcies |
16 |
24 35.8% |
| Cicatrices |
22 |
39 |
58.2% |
| Visage |
|
|
|
| Cou |
16 |
25 |
|
6--tit)
topia, |
3 |
3
3 |
4~5% |
Rhinopdiêse
1 |
|
1 |
t6% |
|
|
| Table 2
Localisation des prothèses. |
| EXPANSION CUTANEE TETE
ET COU |
| LOCALISATION DES
PROTHESES |
| scalp |
22 |
32,8% |
| Visage |
16 |
23.9% |
| Front -, - - |
8 |
|
| joues - . |
6 |
|
.-
Menton |
2 |
|
| Région auriculaire |
3 |
4,151% |
| Cou |
11 |
l6o4% |
| Région
pré-scapulaire |
|
|
et Thorax supérieur
. |
14 |
-20.9% |
| Abdomen |
|
|
- Localisation des prothèses
Elles sont répertoriées sur le Tableau 2 dont l'analyse permet les remarques suivantes:
- la majorité des prothèses (32,8%) est mise en place au
niveau du scalp;
- les prothèses sont placées sur le visage surtout au
niveau des surfaces larges (front, joues, région rétro-auriculaire);
- l'expansion de la région thoracique supérieure et
préscapulaire (14 prothèses) permet la reconstruction de la région cervicale;
- lorsque l'expansion est réalisée sur le cou (Il
prothèses: 16,4%) les prothèses sont placées en avant du muscle platysma cervicalis et
il faut noter l'absence de signes fonctionnels malgré leur position en regard de l'axe
jugulo-carotidien,
- dans un cas une prothèse implantée à distance au niveau
de la fosse iliaque a permis de disposer d'une greffe de peau totale de grande étendue
pour le resurfaçage du visage.
- Choix des prothèses (Fig. 1)
- Toutes les prothèses sont de modèle standard avec valve
à distance implantée.
- Forme: la grande majorité des prothèses est de forme
rectangulaire ou ovale (goutte d'eau), respectivement 45% et 35%. -
- Volume: le volume des prothèses implantées varie de 3,5
ml à 500 ml avec une moyenne de 210 ml. Les petites prothèses de moins de 100 ml (19
prothèses: 28%) sont surtout utilisées sur les zones réduites et plus particulièrement
le visage. Les prothèses de volume moyen (100-200 ml) (17 prothèses: 25%) sont
utilisées pour les zones les plus larges du visage, le site auriculaire, les joues, le
front. Les prothèses de grand volume (>200 ml) (31 prothèses: 47%) sont destinées au
cuir chevelu et au cou.
Il est nécessaire d'utiliser la plus
grosse prothèse possible pour obtenir un gain cutané maximal, car dans l'objectif de la
restauration cicatricielle il faut tenir compte non seulement de la surface visible de la
cicatrice à supprimer mais également du déficit cutané masqué par la rétraction qui
peut représenter jusqu'à 30% de surface supplémentaire.
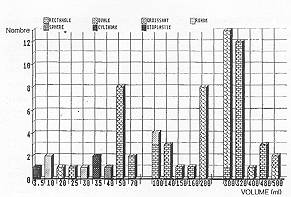 |
Fig. 1 Répartition
des prothèses selon leur forme et leur vol unie. |
|
- Technique opératoire
Elle est maintenant bien codifiée, seuls quelques points particuliers méritent
d'être précisés.
- Le choix du site d'implantation doit être soigneusement
précisé en fonction des objectifs de la reconstruction envisagée en respectant les
impératifs de la chirurgie plastique.
- Le drainage aspiratif est indispensable (48 h en général)
pour éviter la formation d'hématomes facteurs de désunions ou d'infections.
- Le protocole d'inflation est classique. Il débute environ
10 à 15 jours après l'implantation et se poursuit à raison de deux séances par
semaine pendant un mois et demi en moyenne. Le cycle opératoire complet dure donc environ
deux mois.
- Le surgonflage est toujours recherché, mais en fin de
cycle il faut faire attention au risque d'ischémies localisées source de nécroses
suspendues et limitées.
Durant cette période, il apparaît une
gêne esthétique et sociale particulièrement importante sur le visage et dont il faut
préalablement avertir le patient.
Les résultats
Les complications sont rares. En
début d'expérience, nous avons subi un échec pour une prothèse placée en région
préscapulaire destinée au resurfaçage du cou.
Les hématomes (3 cas), liés à un drainage inéfficace et à la difficulté de contrôle
de la loge de la prothèse, sont prévenus par un méchage compressif et hémostatique
préalable à l'implantation et par un gonflage initial de la prothèse de 10% à 20% de
son volume pour assurer une légère tension sans incidence sur la voie d'abord courte et
à distance. Les désunions mineures (6 cas) peuvent survenir exceptionnellement au niveau
de la voie d'abord ou de la valve, ainsi qu'au niveau des angles saillants des prothèses,
mais le plus souvent par apparition d'une nécrose limitée et suspendue liée à une
ischémie localisée en fin de protocole d'expansion sur la peau fragilisée. Les
résultats sont généralement conformes à ce que l'on pouvait attendre, mais il est
nécessaire de préciser quelques points inhérents à la technique:
- on obtient rarement un capital cutané sain suffisant en
une seule fois, plusieurs temps d'expansion sont ainsi souvent indispensables pour
supprimer des cicatrices étendues ou lors de rétractions importantes,
- la mobilisation des lambeaux est facilitée par une
résection de la capsule péri-prothétique sur la face profonde de la loge et sur la
charnière du lambeau.
Elle est possible à ce dernier niveau en raison de la
divergence entre la capsule et le réseau vasculaire cutané;
- la peau du lambeau a un aspect souvent érythrosique qui
persiste plusieurs semaines avant de disparaître progressivement et le laminage de la
couche graisseuse sous-cutanée par l'expansion se traduit par un affinement ou une
dépression;
- enfin, les cicatrices sont parfois difficiles à masquer et
elles subissent souvent une évolution initiale inflammatoire qui doit être prévenue et
traitée par pressothérapie.
Conclusion
La reconstruction des séquelles de
brûlures de la région cervico-céphalique à l'aide de l'expansion cutanée se révèle
ainsi très positive et d'une grande utilité.
Si l'expansion cutanée est maintenant une technique fiable, elle impose néanmoins un
cycle opératoire long d'environ deux mois et entraîne une gêne esthétique et sociale
qui nécessitent une collaboration étroite et une bonne compréhension de la part du
patient.
Ses résultats sont favorables et bénéfiques à long terme et apportent en général une
satisfaction durable pour les patients.
SUMMARY. A description is
given of the technique of tissue expansion and of the rehabilitation of head and neck bum
sequelae. The results are considered of the treatment of 42 patients who received 67
prostheses applied for reconstruction of the head and neck. Half the patients presented
face and neck scars, more than a third had alopecia, while three patients were subjected
to complex reconstruction for otoplasty and one for rhinopoiesis. The various prostheses
are described (form and volume) and the operative technique. The results are presented
with the rare complications: haematomas (3 cases), minor detachments (6 cases). The
reconstruction of bum sequelae in the cervicocephalic region using skin expansion proved
to be very positive and useful and the results were favourable and beneficial in the long
term.
BIBLIOGRAPHY
- Adamson J.E.: Nasal reconstruction with the expanded
forehead flap. Plast. Reconstr. Surg., 81: 12-20, 1988.
- Baux S.: La place de l'expansion cutanée dans les
séquelles de brûlures. Ann. Medit. Bums Club, 3: 5-7, 1990.
- Caleffi E., Bocchi A., Toschi S., Montacchini G.,
Papadia F.: Tissue expansion in the treatment of bum scars. Arm. Medit. Bums Club, 3:
177-80, 1990.
- Cohen M., Marschall M.A., Schaffer M.E.: Tissue
expansion for the reconstruction of bum defects. J. Trauma, 28: 158 63, 1988.
- Cohen M., Marschall M.A., Tsutsos D.A.:
Reconstruction of secondary burn defects of the head and neck with controlled tissue
expansion. Ann. Medit. Bums Club, 5: 1658, 1992.
- Foyatier J.L., Comparin J.P., Latarjet J., Delay E.,
Spitalier P., Masson C.L.: Réparation des séquelles de brûlures de la face par
expansion cutanée cervicale. Ann. Chir. Plast. Esthét., 38: 27-33, 1993.
- Hallock G.G.: Maximum overinflation of tissue
expanders. Plast. Reconstr. Surg., 80: 567-9, 1987.
- Leighton W.D., Johnson M.L., Friedland J.A.: Use of
the temporary soft-tisue expander in posttraurnatic alopecia. Plast. Reconstr. Surg., 77:
737-43, 1986.
- Radovan C.: Tissue expansion in soft-tissue
reconstruction. Plast. Reconstr. Surg., 74: 482-90, 1984.
- Rougé D., Grolleau J.L., Bodi H., Chavoin J.P.,
Costagliola M.: Expansion du cuir chevelu dans les séquelles de brûlures de la voûte
cranienne: expérience toulousaine. Ann. Medit. Bums Club, 3: 241-51, 1990.
- Sasaki G.H.: Tissue expansion. In: "Plastic
Surgery", Jurkiewicz M.J. et al., vol. 2, 1609-34, The C.V. Mosby Company, 1990.
|
