| Ann. Medit. Burns Club - vol. VIII - n. 2 - June 1995
DEGENERESCENCE MALIGNE DES SEQUELLES DE BRULURES A PROPOS DE 35 CAS Joucdar S., Kismoune M., Boudjemia F, Abchiche M., Fatah S., Zidane D., Mitiche B.E.* *Service des Brûlés et de
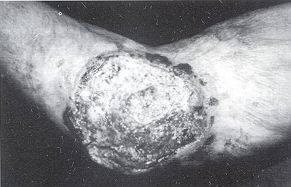
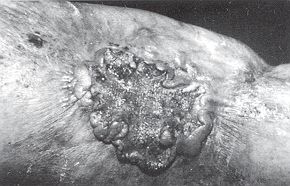
Chirurgie Plastique, CHU Douera, Algérie RESUME. Depuis la description princeps de Marjolin la notion de dégénérescence maligne des cicatrices instables de brûlures est devenue classique. Les cicatrices de brûlures fibreuses pauvrement vascularisées, s'ulcérant sans cesse, très sensibles aux microtraumatismes, font le lit du cancer. La situation fréquente de ces cicatrices au niveau des grands plis de flexion où s'opposent des forces physiologiques puissantes à la rétraction cicatricielle aggraverait le processus néoplasique. Il est admis qu'il faut au moins dix ans d'évolution pour que la cancérisation se fasse. Parfois ce délai est raccourci. L'épithélioma spinocellulaire est le cancer des cicatrices des brûlures. Le traitement des lésions constituées est surtout chirurgical associé parfois avec de la radiothérapie et de la chimiothérapie. Le traitement essentiel est préventif devant des brûlures des plis de flexion: les pansements posturaux et la pressothérapie et, lors de la cure d'une cicatrice ulcérée même récente, l'analyse systématique de la pièce de résection. Introduction La relation qui existe entre les
cicatrices de brûlures thermiques et carcinomes cutanés a été reconnue initialement
par Cels. J. C. Marjolin, en Les patients Durant une décennie (1983-1993), nous avons eu à traiter 35 patients porteurs d'un épithélioma (EOA) spinocellulaire développé sur séquelle de brûlure.Pendant cette période, 1523 cancers cutanés ont été opérés. Cette étiologie particulière représente 2,3% des causes retrouvées. Par ailleurs, 890 séquelles de brûlures ont été opérées pendant cette période. Les EOA sur séquelles de brûlures représent 3,9% des cas. L'incidence des EOA sur séquelles de brûlures est considérée comme faible. Sur 1,2% des tumeurs cutanées en général, les séquelles de brûlures représentent 2,5% des étiologies (2% EOA spinocellulaire et 0,5% EOA basocel Maire).
D'autres statistiques' rapportent le taux
élevé de 6,8% d'EOA spinocellulaires sur séquelles de brûlures. Ces derniers
surviennent dans des régions froides où les habitants utilisent le charbon incandescent
mis dans des récipients et apposés contre l'abdomen pour se réchauffer. Ce contact
prolongé de la source de chaleur entraîne des brûlures chroniques légères qui
dégénèrent par la suite.
Il est à noter une évolution longue: l'ulcération évolueentre dix et vingt ans avant d'exploser en cancer (Tableau II), ce qui est classique. Cependant, chez les enfants, la période de latence peut diminuer et l'apparition de la néoplasie peut survenir après deux à trois ans d'évolution séquellaire.
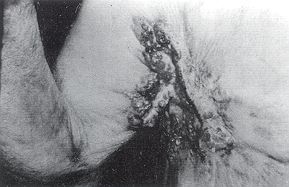
(14 patients avaient une ulcération évoluant moins de 5 ans) PathogMe Le mécanisme précis de la dégénérescence maligne des séquelles de brûlures est encore inconnu. Plusieurs théories ont été énoncées. Il a été retenu que toute cicatrice cutanée sujette à des irritations chroniques et répétées avait un potentiel élevé de dégénérescence maligne.11 est plus rare de rencontrer des néoplasies sur des séquelles qui ont été opérées et recouvertes de greffe. Dans d'autres cas, bien que des régions aient été greffées avec succès, un cancer est apparu.La dégénérescence est due à la cicatrice elle-même. Les cicatrices dépigmentées (achromiques) et hypertrophiques, moins souples, s'ulcèrent facilement par la tension qui s'exerce par les forces antagonistes au niveau des grands plis de flexion (axillaire, creux poplité, pli inguinal) (Tableau III).
D'autres auteurs pensent que l'état de
dépression immunitaire produit par l'existence de tissu cicatriciel est un facteur
favorisant la transformation maligne, de même que le drainage lymphatique, étant
insuffisant compte tenu du tissu cicatriciel, entraînera un retard dans la réaction
immunologique et par conséquent la résponse immunologique des cellules anticancéreuses
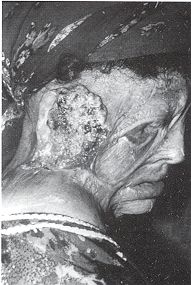
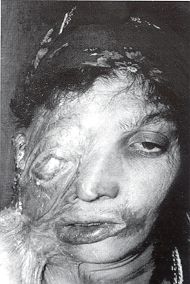
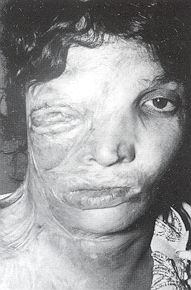
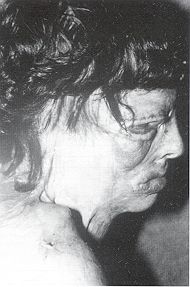
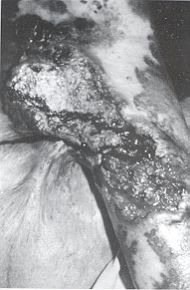
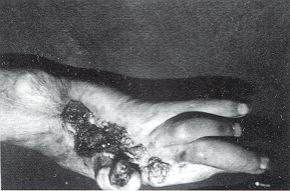
sera pauvre. Anatomie pathologique Les EOA sur séquelles de brûlures siègent surtout au niveau des plis de flexion, l'ulcération étant entretenue par des forces antagonistes très fortes.Les EOA spinocellulaires sont le plus habituellement retrouvés. Arrivent en seconde position les EOA basocellulaires dans les cas de brûlures superficielles avec intégrité des follicules pilosébacés.
Les carcinomes se développant sur
séquelles de brûlures sont de type spinocellulaire, alors que ceux qui se rnanifestent
sur des radiodermites sont de type basocellulaire.D'autres cancers peuvent se voir, par
exemple mélanomes malins, fibrosarcomes, sarcomes ostéogéniques, adénocarcinomes,
liposarcomes.
La fréquence des métastases varie selon les auteurs de 15 à 54%. Les métastases ganglionnaires sont les plus fréquentes. Viennent ensuite les métastases pulmonaires, hépatiques, cérébrales et rénales. La mortalité serait alors de 63% pour des patients porteurs d'adénopathies plus de 3 ans.
Le meilleur traitement pour les carcinomes développés sur les séquelles de brûlures reste la prophylaxie. Nancarrow' recommande des mesures simples de prévendon dans la survenue de telles lésions.
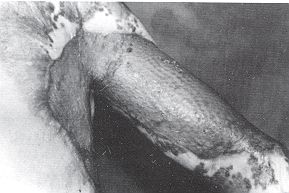
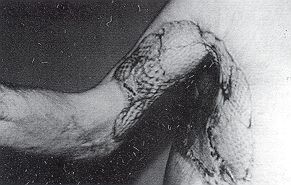
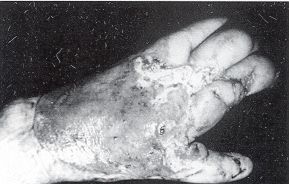
Après cicatrisation, il est capital de
contrôler le patient. Si la cicatrice présente une ulcération qui dure plus de quatre
mois sans tendance à la guérison, il faut s'inquiéter et opérer. On entreprend alors
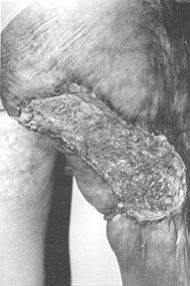
l'exérèse de Fulceration qui sera envoyée à l'histologie, et la perte de substance
sera recouverte d'une greffe ou d'un lambeau selon les cas. Résultats Dans notre courte série, sur 35 patients traités chirurgicalement - exérèse tumorale et libération de la séquelle - quatre patients ont bénéficié d'un curage ganglionnaire, suivi de cure de radiothérapie. Pour deux d'entre eux, deux cures de chimiothérapie ont été instaurées, à la suite de métastases viscérales profondes, avec un certain confort palliatif. Dix patients ont décédé (Tableau IV). Pour six patients, c'est la néoplasie qui est à l'origine du décès. Pour les quatre autres, l'âge avancé et les cardiopathies intercurrentes ont été la cause du trépas.
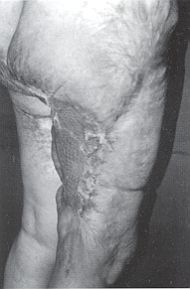
Le pronostic des EOA sur séquelles de brûlures vu le faible nombre de cas ne peut être établi avec précision. Les séquelles de la face, du cou et des membres supérieurs présentent une meilleure évolution et subissent moins de dégénérescence que les lésions situées au niveau des membres inférieurs. Les métastases ganglionnaires représentent le facteur pronostique le plus important. Selon Nancarrow,1 les patients qui ne présentent pas de métastases trois années après l'exérèse de la tumeur ont un bon pronostic. Actuellement, pour les 25 patients traités stabilisés, le recul est dix ans pour les plus anciens patients et de 18 mois pour les plus récents. La prévention reste le fer de lance du traitement; la bride est une perte de substance virtuelle, il faut donc l'éviter par des pansements posturaux, ne pas se laisser aller à la facilité de la cicatrisation dirigée et pratiquer volontiers des exérèses greffes précoces. Les pansements posturaux et les vêtements compressifs diminueront certainement l'intensité des séquelles
Une fois la bride constituée, une ulcération ne cicatrisant pas, l'indication opératoire est formelle. Tout aussi formelle l'analyse histologique de la pièce de résection, même si la bride ne présente pas de caractères inquiétants. Le suivi des malades doit être soutenu pendant au moins dix ans. Ce n'est qu'à ce prix que le nombre de dégénérescence pourra être diminué. SUMMARY. The notion of the malignant degeneration of unstable burn scars has become classic since the original description by Marjolin. Fibrous bum scars are poorly irrigated and they frequently ulcerate. Microtraumas make them very sensitive and facilitate the onset of cancer. The scars are very often located at important points of flexion where strong physiological forces oppose scar contracture and this would appear to aggravate the neoplastic process. It takes ten years to reach the stage of cancer, sometimes less. Spinocellular epithelioma is the cancer of burn scars. The treatment of this kind of injury is above all surgical, sometimes with a combination of radiotherapy and chemiotherapy. The essential treatment in the case of bums in flexion folds is preventive, i.e. postural dressings, pressure therapy, and, in the case of the treatment of a recent ulcerated scar, the systematic analysis of the part resected. BIBLIOGRAPHIE
|