Cirurgìa
Plàstica Ibero-Latinoamericana - Vol 24 - Núm. 4
Octubre-Noviembre-Diciembre 1998 - Págs. 425-435
Aplicacion
del análisis de coste-utilidad al tratamiento de los pacientes quemados, en una unidad
especializada
Doctores: Pardo Mateu L.*, Alfonso
Sánchez J.L.**
*
Cirujano Plástico. Ex Residente del Servicio de Cirugía Plástica del Hospital General
de Alicante (España)
** Profesor Titular de Medicina Preventiva y Salud Pública de la Universidad de
Valencia (España). |
|
RESUMEN |
|
SUMMARY |
Entre los distintos tipos de estudios de economía de salud, el análisis
coste-utilidad centra la atención en la calidad del resultado de salud lograda,
expresando los resultados en coste por años de vida ajustados por calidad de vida.
En este estudio se plantea la aplicación del análisis coste-utilidad al tratamiento de
los pacientes quemados atendidos en una Unidad de Quemados durante dos años.
El empleo de dicho análisis mejora la explicación de los costes en las diferentes
alternativas del tratamiento. Así, las alternativas más caras, considerando únicamente
los costes por paciente fueron más económicas al estimar años de vida ajustados por
calidad de vida, es decir, valor de salud aportado por la Unidad. Igualmente nos
proporciona información del valor añadido, medido en términos de salud, aportada como
"producto final" por un servicio sanitario, a lo social. |
|
The cost-utility analysis is one of the different health studies for
economical purposes and shows the quality of the health result obtained. Results are
expressed in cost per quality adjusted life year.
This paper introduces the application of the cost-utility analysis in the treatment of
patients in a Burned Unit in two years period.
The use of cost-utility analysis greatly facilitates how to explain the cost of different
alternatives treatments. So, the most expensive alternatives, considering the patients as
measurement units, became more beneficial after considering quality adjusted life year,
that is, the health value provided by the unit. Furthermore, it gives information about
the added value, measured in terms of health, provided by a social health service as the
final product. |
|
Palabras clave: Centro de Quernados. Costes. Nivel de saltiel
Código numèrico: 154001
Recibido en Redacción: Diciiembre 1997
Revisado, Aceptado para publicación: Marzo 1998 |
|
|
Key words: Burn Centre, Cost, Level of health.
Numeral code: 154001
Received: Decernher 1997
Accepted after revision: March 1998
|
|
Actualmente
asistimos a un interés creciente por la situación económica de la sanidad pública. A
menudo se plantea la cuestión de cómo satisfacer una demanda asistencial creciente en
cantidad y calidad, con unos recursos que, siendo por definición limitados, estan
sufriendo los efectos de la crisis económica. La única solución es la utilización
óptima de los recursos disponibles mediante adecuada prevención, planificación y
gestión.
En el campo de la evaluación sanitaria, los más importantes tipos de estudios de
Economía de Salud, son: El análisis de coste-efectividad (ACE). El análisis de coste
utilidad (ACU). El análisis de coste-beneficio (ACB). El análisis de coste-efectividad
puede realizarse cuando todos los conceptos incluidos en la evaluación no se hallan en
términos económicos (por ejemplo número de vidas salvadas o muertes evitadas). El
análisis de coste-utilidad, que será del que nos ocuparemos con más detalle, centra la
atención en la calidad del resultado de salud lograda. Por último el análisis de
coste-beneficio pretende descubrir si los beneficios de un proyecto superan sus costes
reales.
Las diferencias entre los dos primeros estriban en la medida de la mejoría de salud y en
la forma de expresar los resultados. Respecto a la medida de la mejoría de salud, en el
ACE se efectúa mediante casos de enfermedad evitados, vidas salvadas o años de vida
ganados. En el ACU se expresa mediante AVACs ganados. El AVAC es un término acuñado por
Klarman en 1968 (1) y significa años de vida ajustados a calidad de vida. Está basado en
un grupo de valores denominados utilidades, uno para cada estado de salud, que
refleja la apetencia por dicho estado de salud. El AVAC es un índice que tiene en cuenta
tanto la calidad de vida como la supervivencia. En cuanto a los resultados en el ACE se
expresan como coste por efecto, y en el ACU se expresan como coste por AVAC.
En el análisis de coste-utilidad, la determinación de los valores de utilidad puede
hacerse bien por un criterio personal, bien a partir de los valores obtenidos de una
muestra de sujetos, o bien a partir de valores publicados en la literatura, como en el
estudio que presentamos. Hemos utilizado la encuesta de salud elaborada por Sackett en
1978 (2), que es útil para clasificar los estados de salud de niños y adultos en una
amplia gama de procesos.
Entre las razones que justifican este estudio hemos de considerar que los pacientes
quemados han estado olvidados durante mucho tiempo, por su elevada mortalidad y por las
graves deformidades que presentaban los supevivientes. Actualmente aunque ha aumentado su
supervivencia y muchas secuelas pueden corregirse, las complicaciones, su morbilidad y
mortalidad siguen siendo elevadas. Por otro lado, los Centros de Quemados se ven sometidos
a presiones crecientes para mejorar su utilización en un entorno de restricción
presupuestaria (Rees, 1990 131).
Los objetivos que nos hemos trazado al emprender este estudio han sido:
- Conocer los valores de utilidad ganados
como consecuencia de la actividad de una Unidad de Quemados.
- Valorar los factores condicionantes del
resultado del nivel de salud obtenido, medido en unidades de utilidad.
- Aproximar la determinación de los costes
por AVAC obtenidos en cada una de las opciones de tratamiento del quemado.
2.1. Recogida del
material
Los datos se
recogieron a partir de las historias clínicas de los pacientes que ingresaron en la
Unidad de Quemados de Alicante durante los años 1990 y 1991, alcanzando un total de 265.
La población de la provincia de Alicante en el año 1990 era de 1.217.179 habitantes, y
en 1991 de 1.218.233. El número de estancias hospitalarias fue de 2.556 en 1990, y de
2.803 en 1991, siendo la estancia media de 20,22 días, con una variación de 0 y 125.
2.2. Diseño del estudio
Durante las primeras
48 del ingreso del paciente se cumplimentó la encuesta de salud (encuesta de salud al
ingreso). Las diferentes variables a estudiar se analizaron durante su estancia en el
Centro y un año después del alta hospitalaria, cuando el paciente se encuentra ya en un
estadío de rehabilitación avanzado, si no se ha reintegrado aún a su actividad
cotidiana, se volvió a cumplimentar la encuesta (encuesta de salud al alta).
2.3. Variables y su codificación
Hemos recogido un
total de 31 variables de interés clínico y epidemiológico, aunque aquí sólo vamos a
reflejar aquellas que han sido significativas. A éstas debemos añadir, después de
cumplimentar la encuesta de salud, otras tres variables cuantitativas que son, utilidad al
ingreso, utilidad al alta y diferencia de utilidades o utilidades ganadas.
2.4. Prototipo de encuesta
La encuesta de salud
empleada fue la descrita por Torrance (Tabla I), en ella se analizan cuatro aspectos:
Función física; función de la vida cotidiana; función socio-emocional; problemas de
salud.
| X1 Función fisica:
P1 Ser capaz de
deambular por los alrededores de la casa, patio, vecindad, sin ayuda de otra persona; y no
tener limitaciones físicas en la capacidad de levantarse, pasear, correr, saltar o
agacharse.
P2 Ser capaz de deambular por los alrededores de la casa, patio o
vecindad sin ayuda de otra persona; y tener alguna limitación física para levantarse,
pasear, correr, saltar o agacharse.
P3 Ser capaz de deambular por los alrededores de la casa, patio o
vecindad, sin ayuda de otra persona; y necesitar ayuda mecánica para caminar o deambular.
P4 Necesitar ayuda de otra persona para deambular por los alrededores de
la casa, patio o vecindad; y tener alguna limitación física para levantarse, pasear,
correr, saltar o agacharse.
P5 Necesitar ayuda de otra persona para deambular por los alrededores de
la casa, patio o vecindad; y necesitar ayuda mecánica para caminar o deambular.
P6 Necesitar ayuda de otra persona para deambular por los alrededores de
la casa, patio o vecindad; y ser incapaz de utilizar o controlar los brazos y las piernas.
X2 Función de la vida cotidiana:
Rl Ser capaz de
comer, vestirse, bañarse e ir al lavabo sin ayuda; y no tener limitaciones para jugar, ir
al colegio, trabajar o desempeñar otras actividades,
R2 Ser capaz de comer, vestirse, bañarse e ir al lavabo sin ayuda; y
tener algunas limitaciones para jugar, ir al colegio, trabajar o desempeñar otras
actividades.
R3 Ser capaz de comer, vestirse, bañarse e ir al lavabo sin ayuda; y no
ser capaz de jugar, ir al colegio o trabajar.
R4 Necesitar ayuda para comer, vestirse, bañarse e ir al lavabo; y tener
algunas limitaciones para jugar, ir al colegio, trabajar o desempeñar otras actividades.
R5 Necesitar ayuda para comer, vestirse, bañarse e ir al lavabo; y no
ser capaz de jugar, ir al colegio o trabajar.
X3 Función socio-emocional:
Sl Estar feliz y relajado
la mayoría o todo el tiempo, y tener cierto número de amigos y contacto con otras
personas.
S2 Estar feliz y relajado la mayoría o todo el tiempo, y tener muy pocos
amigos, así como escaso contacto con otras personas.
S3 Estar nervioso o deprimido algunas veces o buena parte del tiempo, y
tener cierto número de amigos, así como contacto con otras personas.
S4 Estar nervioso o deprimido algunas veces o buena parte del tiempo, y
tener muy pocos amigos, así como escaso contacto con otras personas.
X4 Problemas de salud:
Hl No tener problemas de
salud.
H2 Tener una deformidad física o desfiguración mínima, tales como
cicatrices en la cara.
H3 Necesitar ayuda para oír.
H4 Tener un problema de salud que produzca dolor o malestar durante unos
pocos días en brotes cada dos meses.
H5 Necesitar una escuela especial por problemas de aprendizaje o memoria.
H6 Tener problemas de visión, incluso con gafas correctoras.
H7 Tener problemas para hacerse comprender por los otros.
H8 Estar ciego o sordo, o no ser capaz de hablar.
|
|
Tabla 1 - Table I
Clasificación de los estados de salud |
Dentro de
cada uno de estos aspectos existen distintos subniveles, de manera que se selecciona en
cada momento aquel que mejor representa la funcionalidad del individuo en esa situación.
La utilidad del estado de salud se calcula aplicando la fórmula siguiente:
U = 1,42 (m1 m2 m3 m4) -
0,42
Donde, U corresponde a
utilidad del estado de salud. Mi es factor multiplicador de utilidad para el nivel del
atributo 1, en la Tabla II, y así sucesivamente. La salud es 1 y el fallecimiento es 0.
Algunos de los estados de salud considerados peores que el fallecimiento, tienen valores
de utilidad inferiores a 0.
| Función fisica |
Función cotidiana |
Función socio-emocional |
Problemas de salud |
Nivel |
Factor
multiplicador
de utilidad
m1 |
Nivel |
Factor
multiplicador
de utilidad
m2 |
Nivel |
Factor
multiplicador
de utilidad
m3 |
Nivel |
Factor
multiplicador
de utilidad
m4 |
Pl |
1,00 |
Rl |
1,00 |
S1 |
1,00 |
HI |
1,00 |
P2 |
0,91 |
R2 |
0,94 |
S2 |
0,96 |
H2 |
0,92 |
P3 |
0,81 |
R3 |
0,77 |
S3 |
0,86 |
H3 |
0,91 |
P4 |
0,80 |
R4 |
0,75 |
S4 |
0,77 |
H4 |
0,91 |
P5 |
0,61 |
R5 |
0,50 |
|
|
H5 |
0,86 |
P6 |
052 |
|
|
|
|
H6 |
0,84 |
| |
|
|
|
|
|
H7 |
0,83 |
| |
|
|
|
|
|
HS |
0,74 |
|
Tabla
II - Table II
Factores multiplicadores de la utilidad |
|
2.5. Descripción de
costes
Se pudieron recoger
únicamente los costes directos, es decir, los de personal sanitario, farmacia y almacén.
En este capítulo de costes, no se pudieron incluir los costes indirectos, es decir,
administración y dirección, mantenimiento genetal, etc. El coste total estimado en la
Unidad para el año 1990 fue de 62.682.351 pesetas, y de 68.774.079 pesetas para 1991.
2.6. Métodos
Los métodos de estadística descriptiva
utilizados fueron: la media, la varianza y la desviación estándar. Dentro de la
estadística analítica realizamos un análisis de la varianza (Anova).
La tasa de
incidencia de quemaduras fue de 0,080-0,081 por 10 habitantes, siendo la tasa de
mortalidad del 0,33 por 100.000 habitantes año.
En la Tabla III recogemos la utilidad al ingreso en relación con otras variasbles. Fueron
significativos los valores obtenidos para agente; profundidad; secuelas; mes de ingreso;
tratamiento quirúrgico.
| Variable |
|
N |
Media por
paciente |
ANOVA
p |
| Edad |
0-5 años |
50 |
0,229 |
00,7 |
| 6-14 años |
32 |
0,325 |
| 15-40 años |
91 |
0,370 |
| 41-59 años |
58 |
0,222 |
| < / = 60 años |
34 |
0,200 |
| Estado civil |
No casado |
159 |
0,200 |
0,93 |
| Casado |
106 |
0,250 |
| Agente |
Escaldadura |
90 |
0,220 |
0,00
** |
| Fuego |
152 |
0,200 |
| Electricidad |
7 |
0,060 |
| Contacto |
8 |
0,570 |
| Química |
8 |
0,530 |
| Extensión |
0-10% |
172 |
0,440 |
0,65 |
| 11-20% |
62 |
0,237 |
| 21-40% |
18 |
0,135 |
| 41-70% |
9 |
0,178 |
| > 71% |
4 |
0,121 |
| Profundidad |
1° grado |
8 |
0,656 |
0,00
** |
| 2° superficial |
79 |
0,373 |
| 2° profundo |
111 |
0,179 |
| 3° grado |
67 |
0,074 |
| Cabeza |
Si |
140 |
0,266 |
0,42 |
| No |
125 |
0,179 |
| E. inferior |
Si |
103 |
0,124 |
0,09 |
| No |
162 |
0,289 |
| Estancia |
< 1 semana |
109 |
0,305 |
0,23 |
| > / = 1 - < 2 semanas |
67 |
0,222 |
| >/= 2semanas-< 1 mes |
40 |
0,186 |
| * / = 1 < 2 meses |
33 |
0,223 |
| * 2 meses |
16 |
0,210 |
| Secuelas |
No |
139 |
0,357 |
0,00
** |
| C. hipertróficas |
109 |
0,129 |
| C. retráctil |
7 |
0,204 |
| Amputación |
1 |
-0,20 |
| Alopecia |
1 |
-0,08 |
| Varios |
3 |
-0,127 |
| Presoterapia |
Si |
125 |
0.016 |
0,58 |
| No |
140 |
0,355 |
| Mes ingreso |
Enero/Febrero |
49 |
0,232 |
0,03
* |
| Marzo/Abril |
36 |
0,348 |
| Mayo/Junio |
42 |
0,132 |
| Julio/Agosto |
50 |
0,211 |
| Septiembre/Octubre |
43 |
0,138 |
| Noviembre/Diciembre |
45 |
0,302 |
| Fluidoterapia |
Si |
152 |
0,109 |
0,08 |
| No |
113 |
0,380 |
|
| Tratamiento
quirúrgico |
No |
189 |
0,269 |
0,00
** |
| Desbridamiento precoz |
19 |
0,031 |
| Injertos |
57 |
0,079 |
Nota: Al
valorar las secuelas, se han excluido 5 casos de exitus.
Diferencias significativas: * p < / = 0,05 ** p < / = 0,01. |
|
Tabla
III - Table III
Utilidad al ingreso en relación con otras variables |
En la Tabla
IV se expone la utilidad al alta en relación con otras variables siendo significativa la
asociación con estado civil; profundidad; cabeza; secuelas; tratamiento quirúrgico;
fluidoterapia.
| Variable |
|
N |
Media por
paciente |
ANOVA
p |
| Edad |
0-5 años |
50 |
0,913 |
0,06 |
| 6-14 años |
32 |
0,645 |
| 15-40 años |
91 |
0,953 |
| 41-59 años |
58 |
0,834 |
| < / = 60 años |
34 |
0,886 |
| Estado civil |
No casado |
159 |
0,850 |
0,02
* |
| Casado |
106 |
0,880 |
| Agente |
Escaldadura |
90 |
0,900 |
0,37 |
| Fuego |
152 |
0,840 |
| Electricidad |
7 |
0,790 |
| Contacto |
8 |
0,840 |
| Química |
8 |
0,810 |
| Extensión |
0-10% |
172 |
0,910 |
0,34 |
| 11-20% |
62 |
0,748 |
| 21-40% |
18 |
0,937 |
| 41-70% |
9 |
0,909 |
| > 71% |
4 |
0,930 |
| Profundidad |
1° grado |
8 |
0,841 |
0,00
** |
| 2° superficial |
79 |
0,951 |
| 2° profundo |
111 |
0,868 |
| 3° grado |
67 |
0,728 |
| Cabeza |
Si |
140 |
0,889 |
0,01
** |
| No |
125 |
0,825 |
| E. inferior |
Si |
103 |
0,822 |
0,10 |
| No |
162 |
0,881 |
| Estancia |
< 1 semana |
109 |
0,910 |
0,12 |
| > / = 1 - < 2 semanas |
67 |
0,748 |
| > / = 2 semanas - < 1
mes |
40 |
0,937 |
| > / = 1 < 2 meses |
33 |
0,509 |
| > 2 meses |
16 |
0,930 |
| Secuelas |
No |
139 |
0,925 |
0,00
** |
| C. hipertróficas |
109 |
0,839 |
| C. retráctil |
7 |
0,794 |
| Amputacion |
1 |
0,230 |
| Alopecia |
1 |
0,890 |
| Varios |
3 |
0,557 |
| Presoterapia |
Si |
125 |
0,844 |
0,58 |
| No |
140 |
0,910 |
| Mes ingreso |
Enero/Febrero |
49 |
0,907 |
0,09 |
| Marzo/Abril |
36 |
0,834 |
| Mayo/Junio |
42 |
0,820 |
| Julio/Agosto |
50 |
0,798 |
| Septiembre/Octubre |
43 |
0,917 |
| Noviembre/Diciembre |
45 |
0,876 |
| Fluidoterapia |
Si |
152 |
0,818 |
0,01
** |
| No |
113 |
0,912 |
| Tratamiento
quirúrgico |
No |
189 |
01893 |
0,00
** |
| Desbridamiento precoz |
19 |
0,750 |
| Injertos |
57 |
0,736 |
Nota: Al
valorar las secuelas, se han excluido 5 casos de exitus.
Diferencias significativas: * p < / = 0,05. ** p < / = 0,01. |
|
Tabla
IV - Table IV
Utilidad al alta en relación con otras variables |
En la Tabla
V mostramos las utilidades ganadas por diferentes variables siendo significativos los
valores obtenidos para edad; agente; extensión; profundidad; extremidad inferior;
estancia; secuelas; presoterapia; mes de ingreso; fluidoterapia.
| Variable |
|
N |
Media por
paciente |
ANOVA
p |
| Edad |
0-5 años |
50 |
34,24 |
0,04
* |
| 6-14 años |
32 |
19,36 |
| 15-40 años |
91 |
53,10 |
| 41-59 años |
58 |
35,53 |
| < / = 60 años |
34 |
23,33 |
| Estado civil |
No casado |
159 |
104,52 |
0,53 |
| Casado |
106 |
61,04 |
| Agente |
Escaldadura |
90 |
59,49 |
0,00
** |
| Fuego |
152 |
96,59 |
| Electricidad |
7 |
5,16 |
| Contacto |
8 |
2,14 |
| Química |
8 |
2,23 |
| Extension |
0-10% |
172 |
96,05 |
0,00
** |
| |
11-20% |
62 |
47,26 |
| |
21-40% |
18 |
13,91 |
| |
41-70% |
9 |
7,29 |
| |
> 71% |
4 |
1,05 |
| Profundidad |
1° grado |
8 |
1,55 |
0,00
** |
| 2° superficial |
79 |
45,77 |
| 2° profundo |
111 |
76,78 |
| 3° grado |
67 |
41,46 |
| Cabeza |
Si |
140 |
53,91 |
0,65 |
| No |
125 |
45,98 |
| E. inferior |
Si |
103 |
70,93 |
0,01
** |
| No |
162 |
94,63 |
| Estancia |
< 1 semana |
109 |
66,05 |
0,01
** |
| > / = 1 - < 2 semanas |
67 |
35,29 |
| >/= 2 semanas-< 1 mes |
40 |
30,04 |
| > / = 1 < 2 meses |
33 |
22,65 |
| > 2 meses |
16 |
11,53 |
| Secuelas |
No |
139 |
75,88 |
0,00
** |
| C. hipertróficas |
109 |
81,89 |
| C. retráctil |
7 |
4,42 |
| Amputación |
1 |
0,35 |
| Alopecia |
1 |
0,97 |
| Varios |
3 |
2,05 |
| Presoterapia |
Si |
125 |
91,60 |
0,00
** |
| No |
140 |
73,96 |
| Mes ingreso |
Enero/Febrero |
49 |
28,24 |
0,00
** |
| Marzo/Abril |
36 |
16,72 |
| Mayo/Junio |
42 |
28,27 |
| Julio/Agosto |
50 |
36,80 |
| Septiembre/Octubre |
43 |
29,23 |
| Noviembre/Diciembre |
45 |
26,27 |
| Fluidoterapia |
Si |
152 |
111,38 |
0,00
** |
| No |
113 |
54,18 |
| Tratamiento
quirúrgico |
No |
189 |
117,92 |
0,55 |
| Desbridamiento precoz |
19 |
13,66 |
| Injertos |
57 |
37,47 |
Nota: Al
valorar las secuelas, se han excluido 5 casos de exitus.
Diferencias significativas: * p < / = 0,05 ** p < / = 0,01 |
|
Tabla
V - Table V
Utilidades ganadas por cada variable |
El valor
total de unidades de utilidad ganadas fue de 165,56, siendo el valor promedio, por cada
paciente, de 0,62. El coste medio por unidad de utilidad fue de 397.007,17 pesetas, y el
coste medio por estancia, de 24.529 pesetas.
En la figura 1 se pone de manifiesto un algorritmo donde se recogen todas las opciones
terapéuticas que se le presentan al paciente quemado cuando acude de urgencia al Centro
de Quemados, así como el número de AVACs obtenido en cada una de estas opciones. De
acuerdo con este árbol de decisiones, los pacientes que por sus condiciones clínicas no
precisen ingreso hospitalario son remitidos para tratamiento local a las consultas
externas de cirugía plástica, o al ambulatorio o centro de salud que les corresponda, lo
cual ocurrió en el 91,8% de casos respecto al total de urgencias atendidas.
Por el contrario, un 8% de este total (265 casos) requirieron ingreso hospitalario, bien
para tratamiento general más local (54%) o sólo para tratamiento local (36%).
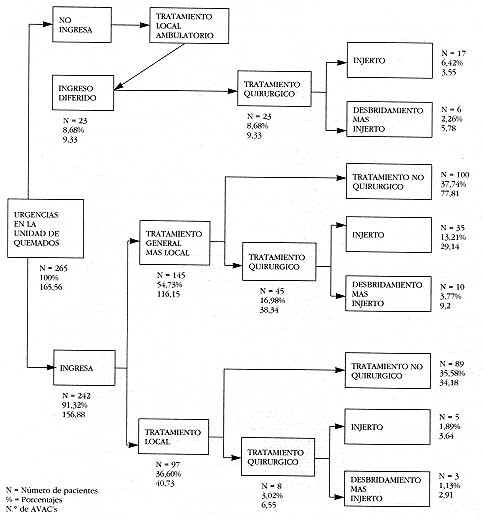
|
Figura
1. Algoritmo de tratamiento del paciente quemado según el protocolo
clínico de la unidad de quemados. Datos absolutos y rela tivos de los pacientes y número
de AVAC's obtenidos.
Figure 1.
Algoritm of the burn patient treatment accoding to the burned unit protocol. Absolute and
relatives data and number of AVA'S. |
|
Tal como
mostramos en la figura. 2, el número de AVACs ganados, por paciente, fue mayor en los
casos de ingreso urgente que en los ingresos diferidos; mayor también cuando se empleo
tratamiento general más local, que cuando se requirió sólo tratamiento local; mayor,
igualmente cuando se realizó tratamiento quirúrgico frente a no quirurgico, y
finalmente, mayor cuando se practicó desbridamiento precoz más injertos. Respecto a los
costes por paciente y opción terapéutica, obtenidos de acuerdo con el número de
estancias, fueron mayores en los casos de ingreso urgente, que cuando los ingresos fueron
diferidos; mayores cuando se realizó tratamiento general más local, que cuando sólo se
utilizó tratamiento local, y mayores también en los casos de tratamiento no quirurgico.
Los costes por AVAC fueron superiores en los casos de ingreso urgente,tratamiento local;
tratamiento no quirúrgico; injertos sin desbridamiento precoz.
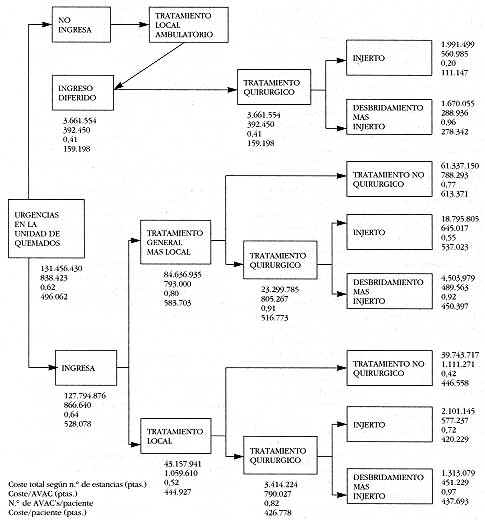 |
Figura
2. Distribución de los costes totales, costes por AVAC, número de AVAC's por
paciente, y coste por paciente, según los puntos de decisión del algoritmo de
tratamiento del paciente quemado.
Figure 2. Distribution
of total costs for AVAC, number of AVAC'S for patient and cost for patient according to
the treatment of the burned patient. |
|
El enfoque
que mejor se ajusta a la medida del resultado final (mejora de salud) de una intervención
sanitaria, es la medida de la calidad de vida obtenida por un paciente tras dicha
intervención. Aunque no existen instrumentos que resuelvan el problema completamente, se
ha avanzado hasta fórmulas parcialmente satisfactorias basadas en la medida de la
utilidad.
El AVAC es una función de los años de vida esperados (o expectativa de vida) ponderados
por la calidad de vida teniendo también en cuenta los costos asociados al tratamiento.
El AVAC como medida del rendimiento sanitario ha supuesto la aparición de un instrumento
para los epidemiólogos, responsables de servicos médico, y gestores, al proveerlos de un
algoritmo cuantitativo (aunque incompleto) para evaluar los beneficios que se pueden
obtener aplicando tratamientos alternativos, además de ayudar a determinar aquellas
decisiones y juicios de mayor importancia. Aún así la media del AVAC ha sido objeto de
crítica. Uno de los motivos es su tendencia a no tener en cuenta las preferencias del
consumidor, y por lo tanto suele conducir a la elección de opciones que a veces no son
las preferidas del público.
Por otro lado, tradicionalmente en nuestros hospitales la gestión económica ha sido
escasa, limitándose en la mayor parte de los casos a ir cargando producidos, vengan de
donde vengan, y en muy pocas ocasiones se ha averiguado el gasto corriente de cada una de
sus unidades, ni de la actividad realizada. Este ha sido uno de los principales
obstáculos con que nos hemos encontrado para realizar este estudio. Igualmente esta forma
de ejecución presupuestaria ha hecho que la mayor parte de los que trabajan en este tipo
de centros, se olviden, o por lo menos no tengan en cuenta con la asiduidad que sería
aconsejable, que cada una de nuestras decisiones tiene un coste. De lo que se trata es que
ese coste sea el mínimo adecuado para obtener el resultado deseado, y así poder utilizar
progresivamente mejor, los recursos económicos de que disponemos.
En cuanto al problema de salud que nos ocupa, en todos los países se observa que la
preocupación por las quemaduras va en aumento, tanto desde el punto de vista de su
mortalidad y secuelas como en lo concerniente a los problemas económicos que conllevan.
La magnitud del problema de las quemaduras se refleja en numerosos estudios
epidemiológicos (Ryan, 1998) (4).
Ya hemos indicado que los Centros de Quemados se ven sometidos a presiones crecientes para
mejorar su utilización a causa del presupuesto cada vez menor, para los hospitales.
Proporcionar cuidados de calidad a pacientes quemados requiere un gasto considerable en
personal, espacio y otros recursos (Keswani, 1996 [51 - Parente, 1997 [61). No debemos
olvi~ dar que la utilización de estos recursos es fluctuante. En los últimos años se ha
acentuado esta situación por una estabilización en el número de ingresos de quemados y
un descenso en el número de días de estancia (Johnson, 1988 171). Wheeler (1983) (8)
estudiaron la influencia que la gravedad de las quemaduras tenía en el coste de la
atención sanitaria. Los gastos por paciente podían ser hasta ocho veces superiores en un
Centro de Quemados que en un Hospital General. Hay que señalar, sin embargo, que los
pacientes quemados tienen generalmente una gravedad mucho mayor que los asistidos en
hospitales generales. Deben considerarse además otros factores, tales como la extensión
y profundidad de la quemadura, la existencia de inhalación de humos y la edad del
pacientes, entre otros, antes de comparar costes. Podría también insinuarse que muchos
pacientes tratados en Centros de Quemados no padecen lesiones lo suficientemente graves
como para justificar técnicas tan especializadas y costes tan elevados. Aparte esto, en
muchos de esos centros se enfrentan con el problema llamado "ingreso por problema
sociab. Atiyeh (1995) (9) señala que los pacientes quemados tratados en una planta
quirurgica general obtienen resultados no peores que los de los Centros de Quemados.
En nuestro estudio ya señalamos que no se han considerado los costes correspondiente a
inversiones, mantenimiento y amortización, es por ello por lo que los costes deben
interpretarse con cautela. En 1990 el coste medio por paciente quemado, en el Centro de
Quemados de Alicante era de 489.705 pesetas mientras en 1991 alcanzó la cifra de 568.380
pesetas, siendo el coste medio por paciente y año de 529.043 pesetas. Eldad (19932 1101
-1993 [111) señala que los costes de hospitalización de un gran quemado, en 1991, en
Israel fueron muy inferiores a los nuestros. Por otro lado Lofts (1991) (12) analiza los
costes de un gran quemado, en Nueva Zelanda, en 1991 comprobando fueron muy superiores. El
coste medio por estancia obtenido en nuestro estudio es bastante similar al publicado por
Serigó (1992) (13) quien indica que el coste medio de un Centro de Quemados en España
fue e 1988 de 26.027 pesetas. En elmomento actual estos costes son bastante superiores.
Como también hemos indicado, en el análisis de coste~utilidad se centra la atención en
la calidad del resultado de salud lograda. En nuestro estudio aunque el coste por paciente
fue mayor en los casos de tratamiento general más local, respecto a aquellos en que sólo
se realizó tratamiento local, el coste por AVAC fue mayor en estos últimos. Esto indica
que en los casos de tratamiento general más local, el número de AVACs ganados por
paciente fue mayor, y por consiguiente el valor de salud aportado fue también superior.
Por tanto, el empleo del ACU mejora la explicación de los costes en las distintas
alternativas d~l tratamiento del quemado.
Nunca debemos olvidar que la supervivencia no es el único objetivo, la rehabilitación
del quemado y su calidad de vida son casi tan primordiales como su supervivencia.
El nivel de AVAC
aportado al paciente fue alto en prácticamente todas las opciones terapéuticas del
quemado.
Las alternativas más
caras, considerando únicamente a pacientes, pueden ser las más económicas al conceptuar
AVACs, es decir, valor de salud aportado.
El ACU indica cuáles
son las opciones más rentables desde el punto de vista social, ya que proporciona
información del valor añadido, medido en términos de "salud aportada como producto
finab, por un servicio sanitario, a lo social.
El ACU podría ser
utilizado como instrumento de gestión, y para comparar resultados y costes de diferentes
servicios.
BIBLIOGRAFIA
- Klarman H. E., Francis J., Rosenthal C.: Cost-efectiveness analysis applied to
the treatment of chronic renal disease.. Med. Care 1968; 6: 48-54.
- Sackett D. L., Torrance G. W.: The utility of different health statesas perceived
by the general public.. J. Cbronic Di.5.1978; 31: 697-704
.
Rees J.M., Dimick A. R.: The
cost of burn care and the federal government's response in 1990s.. Cli. Plast. Surg. 1992;
19 (2): 561-568.
Ryan C., Schoenfeld D. A.,
Thorpe W. P., Sheridan R., Cassent E., Thomkins, R.: Objective estimates of the probability of death from burn injuries,. N.
Engl. J. Med. 1998; 338 (6): 362-366.
Keswani M. H.: The 1996
Everest Idris Evans Memorial Lecture. The cost of burns and the relevance of prevention. J
Burn Care Rebabil. 1996; 17 (1): 485-490.
Parente S. T.: Estimating the economic cost offsets of using
Dermagraft-TC as an alternative to cadaver
allograft in the treatmente of graftable burns, J. Burn Care Rebabil. 1997; 18 (1):
18-24.
Johnson K., Meyer A. A., Evans
S. K.: Strategies to improve Burn Centre utilization,. J. Burn Care Rebabil. 1988;
9 (1): 134-138.
Wheeler J. R., Van Harrison R., Wolf R. A., Payne B. C.: The effects of burn severity and institutional
differences of the costs care.. Med. Care 1983; 21: 1192-1197.
Atiyeh B. S., Saba M.: Cost-benefit value of a Burn Unit at American University of Beirut Medical Centre.. Ann,
Burn Fire Dis. 1995; 8 (3): 164-168.
Eldad A., Israeli A.: Money
to bems-cost e ective urn care, Isr. J. Med. Sci. 1992; 28 (11): 793-795.
Eldad A., Stern Z., Sover H., Neumann R., Benmeir P., Wexler M. R.: The cost of an extensive burn
survival,,. Burns 1993; 19: 3-5.
Lotts J. A.: Cost analysis of a major burn.. N. Z.
Med.1 1991; 104 (924): 488-490,
Scrigò S.: -Estudio cle la Saniclad Espanola,,. Noticias
Mèdicas 1992; 3453: 25
Domicilio el autor:
Dra. Lourdes Pardo Mateu
Tetuàn 2 13tm
40003 Valencia (Espana) |
|


