Trabajos originales
Sustitutos de la piel para
quemados: Clasificación
(Skin substitutes for burns:
Classification)
Barletta, Leonardo P. A. MAAC;
Mansilla, Eduardo R.
RESUMEN
Se presenta una clasificación de los sustitutos de la piel para quemaduras extensas y
graves con el propósito de dejar establecidos tres grupos diferentes en relación a la
procedencia, estructura y comportamiento de los elementos que los constituyen: I,
Aloinjertos, apósitos biológicos o naturales; II, Sustitutos Aloplásticos, de
elaboración artificial, con materiales de procedencia biológica y/o sintéticos inertes;
III, Cultivos in vitro, por explantación de células epidérmicas y/o dérmicas.
SUMMARY.
The authors present a
classification of skin substitutes for large and severe burns in order to define three
different groups regarding the origin, structure and behavior of the intervening elements:
I. Allografts, biological or natural apposites,II, Alloplastics Substitutes, artificially
made either from biologic and / or synthetic inert materials, and III, In vitro Cultures,
through epidermic and / or dermic cells explantations.
Palabras clave: quemadura,
piel, sustituto, explantación, trasplante
INTRODUCCIóN
El gran avance logrado durante los últimos ańos en el tratamiento de los grandes
quemados, especialmente en el campo de los Sustitutos de la Piel (SP), hace necesario que
se genere un ordenamiento y una clasificación actualizada de los mismos, que sea de gran
utilidad práctica y pedagógica al mismo tiempo, para el cirujano tratante.
Por otra parte, se deberán considerar los elementos vigentes y los ya algo relegados pero
aún útiles, teniendo en cuenta que el mejor camino para resolver en el futuro el
problema de los SP será sin dudas el de la biología, en especial la histofisiología
[23], ciencias a partir de las cuales se sentaron las bases de los primeros trabajos de
Harrison (1907) y Carrel (1918), citados por Llombart [23] sobre el desarrollo de
explantes celulares que derivaron en los cultivos de células y tejidos y en una
disciplina tan moderna como es la ingeniería tisular [14,15,16].
Esta última se refiere fundamentalmente al uso de matrices biocompatibles sobre las que
pueden crecer in vitro células y así reorganizar órganos y tejidos corporales dańados.
OBJETIVOS
Generar una clasificación y un ordenamiento de la variedad de los SP para el paciente
gran quemado, adecuando la nomenclatura y el encasillamiento de los distintos grupos de
acuerdo a la procedencia, estructura y calidad de los elementos que los constituyen.
MATERIAL Y MÉTODOS
Los SP se clasificarán en grupos de acuerdo a la procedencia, estructura y calidad de
los elementos usados en la práctica hasta el momento actual; se tendrán en cuenta la
terminología, la semántica y el uso adecuado del prefijo alo, que conforma los términos
aloínjerto y aloplástico, que competen a la cirugía plástica y es de interés al
objetivo de esta clasificación por la referencia hecha a diferentes elementos: naturales
biológicos; artificiales elaborados con material de origen biológico y/o sintético
inerte, y finalmente el de las membranas de células cultivadas in vitro.
El prefijo alo [8,9,10,11,12,13,26] proviene del griego allo, allos que significa
"otro, extrańo, desconocido, distinto, diferente, otra cosa, etc., y que al
trasliterar por no existir el sonido para la doble 'I' en el griego llega al castellano
como alo, prefijo en vocablos como aloinjerto (piel no autóloga) y aloplástico
(conformado artíficialmente, aun partiendo de material biológico).
El carácter genérico de estas denominaciones comprende a los SP usados desde el
principio en la práctica. Asimismo se prevé que la clasificación propuesta alcance a
incluir los nuevos y futuros logros. No será primordial considerar en este ordenamiento
la metodología de la preparación, aún en constante evolución, la evaluación
terapéutica de cada elemento, dada la permanente experimentación e incorporación de
coadyuvantes; ni tampoco la manera de aplicación simple o compuesta, de una o dos capas
diferentes [15,16,34, de aplicación simultánea o discontinua. Solamente se determinará
encasillar a los SP valiéndose de los términos seńalados (ya conocidos) para
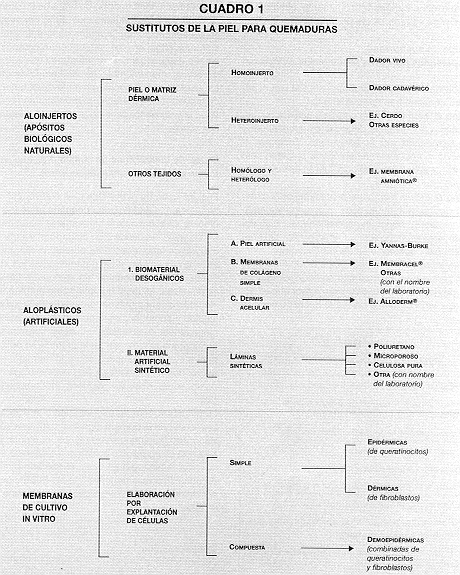
caracterizar a dos de los grupos de SP, y aparte se separa un tercer grupo, el de los
cultivos celulares (ver cuadro l).
Grupo de
Aloinjertos
(Apósitos bíológicos o naturales)
Cumplen una función temporaria y se dividen en dos tipos: homoinjerto, piel homóloga
alogénica, de distinto genotipo entre seres humanos, y heteroinjerto, de piel heteróloga
alogénica (xenogénica), de otra especie no humana. Se trasplanta así una parte
orgánica íntegra, como es la piel total o de espesor parcial de otro ser vivo o de
cadáver, fresca o preservada.
El arraigo en general, de ambos, es temporario y posteriormente son rechazados, pero si el
injerto homólogo alogénico persiste prolongadamente o perdura, los factores favorables
dependerán de un mecanismo inmunológíco de compatibilidad entre las células
trasplantadas y las del receptor, es decir, una mayor o menor similitud de los antígenos
de histocompatibilidad (HLA) codificados por el complejo mayor de histocompatiblidad (CMH)
[24]. Como alternativa se podría especular con la depleción provocada de la expresión
de HLA por los métodos de criopreservación con una mayor aceptabílidad posterior del
aloinjerto. También distintos tipos de irradiaciones producirían el mismo efecto; así
como el uso de otros factores o fármacos inmunosupresores [27] que podrían extender el
período útil del apósito biológico. Asimismo, otros tejidos, como la membrana
amniótica [4,22], usada desde hace mucho tiempo, o la piel de rana, también un viejo
recurso en países como Vietnam, donde se la emplea con el mismo fin [31]; se incluyen en
esta clasificación como alternativas dentro de este grupo de SP.
Grupo de sustitutos
Aloplásticos (Apósitos temporarios artificiales)
Se dividen en dos
subgrupos, I y II; a la vez, el primero contiene tres tipos: A, B y C.
I tipo B. Membranas de colágeno acelular de úníca capa. Son láminas delgadas
bíocompatibles y biodegradables por la colagenasa. Estimulan el anabolismo del lecho
receptor y la preparan para recibir el trasplante autólogo. Llevan nombres del
laboratorio productor.
I tipo C. Es una membrana procedente de una dermis natural, por ej. humana,
procesada especialmente hasta obtener un material final, acelular po bremente
inmunogéníco; ej.: Alloderm [32,33]. Puede también, obtenerse de dermis heteróloga.
II. Membranas sintéticas inertes. Ej. 1: Preparada con poliuretano
microporoso como espuma blanda, de dos estratos, uno de poro mayor que se adhiere y es
absorbente colocado sobre la lesión, y otro externo de poro más tupido que estimula la
vascularízacion y formación de granulación prepa rando el lecho para la injertación.
Ej . 2: Película de pofluretano microporosa matriz de la granulación con una capa extema
de polítetrafluoroetilerio, ambos estratos laminados mediante una red de polietileno.
Vene nombre del laboratorio productor Las láminas sintéticas son removibles, además de
la preparación del lecho cruento también benefician el tratamiento general del paciente
quemado (ver cuadro 2).
Grupo de membranas
de cultivo (Por explantación de células cultivadas in vitro)
El significado de
explantación es cultivo [23], reproducción, a partir de una pequeńa parte (como
biopsia, en el caso de la piel) tomada de un organismo vivo y sometida a un cuidadoso y
especial método de laboratorio para obtener la.reproducción de células. En el caso
particular de los sustitutos de la piel consiste en reproducir células epidérmicas, es
decir queratinocitos autólogos o alogénicos que proliferan ordenadamente en extensión y
aposíción, diferenciándose y formando membranas; o dérmicas, es decir fibroblastos,
autólogos o alogénicos. En la práctica se aplican para su arraígo definitivo sobre la
dermis o una matriz dérmica homóloga [21] o heteróloga, así como sobre diversas
matrices biocompatibles [33].
La diferencia entre la explantación y la traspiantación es que la primera significa
cultivo de células in vitro [23] (también de tejidos, órganos); y la segunda es un
injerto, autólogo o alogénico (homólogo, heterólogo) es decir, el traslado directo de
una estructura orgánica íntegra (tejido, órgano) de un dador vivo o un cadáver
reciente a un receptor.
DISCUSIóN
La clasificación de SP
descripta en este trabajo es orientadora para el momento actual, y brinda una idea
integral de lo que se usa en el presente en el tratamiento de los grandes quemados; asi
mismo permitirá la posibilidad de incluir en ella futuros logros. El sólo enfoque de los
SP desde los primeros elementos preconizados como apó sitos temporarios implica la
preocupación cons tante del tratamiento local, dando prioridad a la eliminación del
efecto nocivo del tejido dańado con la excisión tangencial precoz y el
"sellado" sin demora de la amplia herida provocada por la quemadura, puerta
abierta a la expoliación del organismo y la infección, con una cubierta susti tuta
provisoria o definitiva. Estos dos primordiales factores junto al complejo tratamiento
sisté mico interdisciplinario de la "enfermedad quemadura", más los nuevos
factores coadyuvantes de la histofisiología y el aporte esperado de la inmunología, la
biología molecular [6,7], la ingeniería genética, así como los adelantos logrados en
otras muchas ciencias, afirmarán los preceptos de salvar la vida, acelerar la
cicatrización y evitar o reducir las secuelas. Es de suponer así que la investigación
en el área de los SP alcance más beneficios a los ya conquistados.
En este sentido son alentadores dos caminos: el actual cultivo in vitro por explantación
celular e ingeniería tisular, aún díspendiosos, y por otro lado es de aguardar una gran
revolución en la comprensión de los mecanismos del rechazo y la tolerancia inmunológica
para poder lograr así la cubierta biológica dermoepidérmica de arraigo primario perma
nente obtenida a través de una especie no humana o de un donante alogénico no
histoidéntico. En conclusión, al considerar el problema de los SP, casi todos los
caminos seguidos han demostrado alguna utilidad en las sucesivas etapas del desarrollo de
los mismos. Desde el punto de vista biológico (tema que se halla en constante
investigación) lo obtenido hasta el presente es alentador, aunque se enfrentan todavía
escollos importantes desde el punto de vista de la inmunología y de la infectología
principalmente. Sin embargo, en esta etapa transitoria, mediante el uso de diversas me
todologías y recursos técnicos, se ha obtenido un notable adelanto terapéutico; de esta
forma, al poder contar con una clasificación de los SP, práctica, actualizada y
globalizadora como la presentada aquí, le permitirá al cirujano decidir entre las
distintas opciones de materiales con los que dispone, no sólo para las quemaduras
extensas, sino también para muchas otras patologías tal vez menos graves pero de ninguna
manera menos importantes, como las úlceras y las pérdidas tisulares de distintas
etiologías. Pero lo realmente significativo de la sustitución de la piel autóloga es
que, además de solucionar la escasez de zonas dadoras recurriendo a una fuente siempre
disponible, se convierte en un recurso para evitar agresiones de partes sanas que crean
otras heridas con cierta morbilidad y dolor, curaciones repetidas y también para prevenir
secuelas funcionales y estéticas
BIBLIOGRAPHY
Bendlin A, Linares HA, Benaim F. Tratado
de Quemaduras. Interamericana McGraw-Hill, Mexico, 1993, Cap. 14,15.
Bolgiani A. Factores de crecimiento
y quemaduras. Rev. Arg. Quemaduras 1997, 12(1-2):23-25.
Burke JF, Yannas JV, Quinby WC, Bondoc
CC, Jung WK. Successful use of a physíologícally acceptable artificial skin in the
treatment of extensive burn injury. Ann. Surg. 1981, 194:43.
Cíngano CA. Tratamiento Evolutivo d
Quemaduras. Ibańez Ediciones 1970, 176-178.
Cuono ChB, Langelon R y col. Composite
autologous allogenic skín replacement. Plast. Reconst. Surg. 1987, 80:626-635.
De Robertis EDIP, De Robertis EMF (Jr). Fundamentos
de Biología Celular y Molecular. El Ateneo, Buenos Aires, 1989.
De Robertis EMF, Hib J. Fundamentos
de Biología Celular y Molecular El Ateneo, Buenos Aires, 1997.
Diccionario de Dudas y Dificultades de
la Lengua Espańola. Ed. Aguilar S.A., Madrid, 1970.
Diccionario de la Real Academia
Espańola. Madrid, 1992.
Diccionario
Enciclopédico Ilustrado de Medicina. Dorland Interamericana de Espańa-Mac Graw-Hill,
vol 1, 24 71-74,194-195.
Diccionario Étimologique de la
Lange Greeque. Pierre Chantraine, 1968, tome I: 63-64.
Diccionario
Griego-Espańol A. Bailly. Editorial Librería Hachette, París.
Diccionario Ruiz Torres, F. Inglés-Espańol
Espańol-Inglés. Salvat Editores S.A., Barcelona.
Diccionario Terminológico
de Ciencias Médicas. Salvat Editores S.A., 1963.
Donati L. The
growth and clínical use of cultured keratinocytes. Burns 1992, 18, Supplement 1.
Donati L, Farrone M, Campiglio GL.
Biomaterials: the present and future in Plastic Surgery. Plastic Surgery 1992, 1:59.
Donati L. Sustitutos
de piel semiartificial fabricado con técnicas de 30. ingeniería t isular para
tratamientos de quemaduras y úlceras. Universidad de Milán, Italia, 1997.
Gonzalez AM. Comunicación
personal. Profesora del Instituto de Lenguas Clásicas, Universidad Nacional de La Plata,
1997.
Gallico GG. Biologic skin
substitutes. Clin, Plast. Surg. 1990, 17:519-526.
Hansbrough JE Reemplazo
cutáneo. Expansión cutánea. Simposio Internacional sobre Cicatrización de Heridas y
Reparación de Tejidos. Fundación A.J. Roemers. Editor Martí LM, Buenos Aires 1998.
Heck EL, Bergstresser PR, Baxter
CR. Composíte skín grafts: Frozen dermal allografts support engratment
and expansíon of autologous epidermis. J. Trauma 1985, 25:106.
Kamakrisnan KM, Jayaraman V.
Management membrane: a cost-effectíve treatment in developing countries. Burns 1997, 23
Supp. 1:533:536.
Llombart A. Explantaciones
celulares. Ed. Icharompena S. L. Zarauz, San Sebastián, Espańa, Centro de Estudios
Científicos 1938.
Mackenzie IC, Fuseniq NE. Regeneration
of organized epíthelial structure. J. Invest, Dermatol. 1983, 81:189.
Mansilla E. Comunicación
personal. H.I.G.A San Martín, La Plata, Argentina 1997.
Medical Dictíonary Veillon-Nobel
Ed. Científico- Médica, Barcelona 1992.
Mindikoglu AN, Centinkale O.
Prolongued allograft survival in patients with extensive burns using cyclosporin.
Burns 1993, 9(1):70-72.
Munster AM. Whither Skin
Replacement? Burns 1997 23(1):Editorial.
Pruitt B, Levine NS. Characteristics
and uses of biologic dressings in skin substitutes. Archiv. Surg. 1987, 119:312-322.
Pruitt B. Estado actual de los
apósitos y sustitutos cutáneos (conferencia). Academia Nacional de Medicina, 29 Julio
1997.
Le The Trung, Tran Xuan
Van, Phan Toan Thang. The use of frog skin in treatment of burn wounds. Vietnam
National Institute of Burns "Le Huu Trac" Congress Asoc. European of Tissue
Banks, Viena, 1994.
Waínwright DJ. Use of an
cellular allograft dermal matrix (AlloDerM) in the management of full-thickness burns.
Burns 1995, 21(4):243-248.
Wainwright D, Madden M,
Luterman A, Hunt J, Monafo W, Heímbach D, Kagan R, Sittig K, Dimick A, Herndon D. Clínical
evaluation of.an a cellular allograft Dermal matrix in full-thickness burns. J. Burn
Care Rehabilitation 1996, 17:124-136.
Yomishitsu K, Shuuichi I, Nabuki N,
Noboyuki S. Composíte cultured skin composed of tibroblasts and keratinocytes.
Plastic surgery 1992, 1:61-65.
|