|
|||||||||||||||||||||||||
Trabajos originales Encefalopatía en pacientes quemados (Encephalopathy in burned patients) Bohórquez Morera, Natalia, Ramos, Guillermo Enrique , Bolgiani, Alberto N. ;Benaim, Fortunato C.E.P.A.Q. - CENTRO DE EXCELENCIA PARA LA ATENCION DE QUEMADURAS FUNDACIÓN BENAIM HOSPITAL ALEMAN. RESUMEN OBJETIVO MATERIAL
Y MÉTODOS RESULTADOS CONCLUSIONES SUMMARY PURPOSES MATERIAL
AND METHODS RESULTS CONCLUSION INTRODUCCIóN La encefalopatía (EP) es una complicación neurológica frecuente en pacientes críticos y tiene un impacto significativo con respecto a la evolución y pronóstico del paciente.Los pacientes críticos que evolucionan con encefalopatía tienen estadías hospitalarias más prolongadas, mayor necesidad de asistencia a largo plazo y mayor incidencia de complicaciones médicas (infecciones, nutricionales, lesiones por decúbito), y también mayor mortalidad [1]. El cuadro clínico se caracteriza por desorientación, pensamiento disperso, disminución del estado de alerta, irritabilidad e inquietud y en estadios avanzados somnolencia, estupor y coma. Los signos clínicos descriptos pueden presentar fluctuaciones, generalmente empeorando de noche. La evaluación clínica debe incluir el estado de reactividad, contenido de conciencia, movimientos anormales, déficit focales y signos meníngeos. Dentro de los exámenes complementarios es fundamental un laboratorio que incluya electrolitos, glucemia, recuento de blancos, hematocrito, función hepática, renal y cultivos. Las neuroimágenes permiten evaluar la presentía de asimetrías o procesos focales, el estudio de líquido cefalorraquídeo (LCR) descarta la infección primaria del sistema nervioso central (SNC) y el electroencefalograma (EEG) evidencia alteraciones en el ritmo de base que se observan frecuentemente en la EP. Su etiología no está aclarada perol suele ser multifactorial. Las causas más frecuentes de encefalopatías son atribuidas a anormalidades de origen tóxico-metabólico, endocrinológicas, desequilibrio hidroelectrolítico, hipoxia, trastornos ácido-base, insuficiencia hepática, renal y efecto de drogas sedo-analgésicas, hipo e hiperglucemia, e insuficiencia cardíaca [2-3]. La sepsis [4-5] es el desencadenarte más frecuente, probablemente debido a la invasión directa de las bacterias al sistema nervioso central, los efectos directos de las endotoxinas y de las citoquinas liberadas como mediadores de la respuesta inflamatoria sistémica, con alteración de la barrera hematoencefálica. En la sepsis también se altera la perfusión cerebral regional o global, se produce una alteración en los niveles plasmáticos de aminoácidos que inciden a nivel del cerebro y se producen falsos neurotransmisores que afectan las actividades metabólicas cerebrales y sistémicas. La hipertermia aumenta el consumo de oxígeno exacerbando el disbalance entre oferta y demanda de oxígeno. En la sepsis el sistema nervioso central también se afecta debido a la acción de las drogas neurodepresoras que frecuentemente reciben estos pacientes como analgésicos o sedantes. Estudios anátomo-patológicos informan púrpura encefálica, con hemorragias y necrosis pericapilares en sustancia blanca [6]. Algunos autores han encontrado microabscesos diseminados en el SNC [7]. El paciente quemado crítico ofrece dificultades adicionales para el estudio de esta compleja patología, debido a que su inestabilidad hemodinámica o dependencia a la ventilación mecánica dificultan su traslado para la realización de los estudios complementarios. Por otra parte el estudio del LCR suele ser dificultoso debido al frecuente compromiso del área de punción ocasionado por la quemadura. Para evaluar la incidencia de la EP en nuestros pacientes, se realizó este estudio retrospectivo. MATERIAL Y MÉTODO En un diseńo
retrospectivo, se estudiaron los pacientes quemados ingresados en el C.E.PA.Q. durante un
período de 24 meses (1997/1999).
El análisis se realizó con Pruebas de Chi cuadrado y T de Student, para llegar a un diagnóstico de certeza, con el objetivo de determinar la incidencia de encefalopatía en nuestra población de pacientes quemados, los factores de riesgo asociados a la misma y su valor pronóstico.
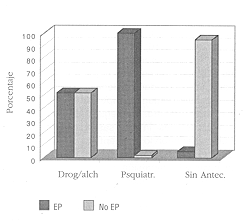
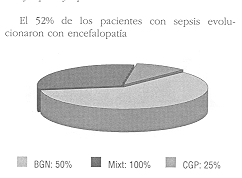
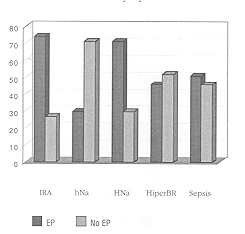
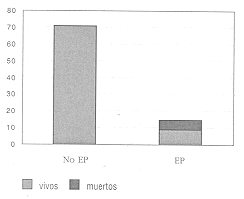
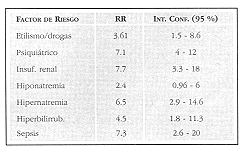
RESULTADOS Se estudiaron 75 pacientes quemados ingresados durante el período 1997/99. El 80% de sexo masculino y 20% femenino. La superficie corporal quemada (SCQ) promedio fue de 21,7% (± 18), y el grupo de gravedad (GG) 2,4 (± 0,9), la edad promedio fue de 39 ańos (± 17) y el tiempo de internación de 23 días (± 24). Presentaron EP 14 pacientes (19%), los cuales tuvieron una SCO mayor, grupos de gravedad mayores, y una internación más prolongada que el resto de los pacientes internados por quemaduras que no presentaron EP En cambio no se observó diferencia de edad en los pacientes quemados con y sin EP (Tabla 1).Tuvieron antecedentes de adicción a drogas o alcohol 10 pacientes (13%), 5 de ellos presentaron EP (p < 0,05). Los antecedentes de adicción a alcohol o drogas confirieron un riesgo relativo (RR) mayor de 3, para el desarrollo de EP (Tabla 4). Antecedentes psiquiátricos tuvieron 4 pacientes y todos ellos presentaron EP durante su internación (Tabla 2 y Fig. 1). Los antecedentes psiquiátricos confirieron un riesgo relativo (RR) mayor de 7. La infección asociada a SRIS (sepsis) se encontró durante su internación en 19 pacientes (26%), de los cuales 10 pacientes desarrollaron EP (52%) (p < 0,01) (Tabla 3). La presencia de sepsis determinó un RR mayor de 7 (Tabla 4). De los microorganismos responsables de la sepsis en 12 casos fueron bacilos gram negativos (BGN), 4 por cocos gram positivos (GGP), y 3 polimicrobianos (PM). Tuvieron EP 6 pacientes de los infectados con BGN, 1 por GGP, y 3 por PM, estas diferencias no fueron estadísticamente significativas (Fig. 2). Presentaron IRA (Tabla 3) 11 pacientes (15%) de los cuales 8 desarrollaron EP (72%) (p < 0,01). El RR de desarrollar EP en los pacientes con IRA fue mayor de 7 (Tabla 4). Las alteraciones del medio interno (sodio) se observaron en 33 pacientes (45%), el 70% fue ron hiponatremias (23 pacientes) y el 30% hipernatremias (10 pacientes). Esta última se relacio nó con EP en un 70% (7 pacientes) (p < 0,01), con un RR mayor de 6, mientras que la hipona tremia no se asoció estadísticamente con EP (7 pacientes) (Fig. 3), aunque tuvo un RR mayor de 2. Presentaron hiperbilirrubinemia 17 pacientes (23%), de los cuales el 47% (8 pacientes) desarrollaron Ep (p < 0,001). El RR para EP en los pacientes conhiperbilirrubinemia fue mayor de 4 Tabla 4). Fallecieron 5 pacientes todos ellos tuvieron EP durante su evolución (p < 0,01) (Fig. 4). DISCUSIóN La EP es una disfunción reversible del sistema nervioso, y es considerada la complicación neurológica más frecuente en pacientes críticos [15]. Ocurre entre el 20-70% de los pacientes sépticos [5-10-14]. En pacientes quemados graves más del 30% presenta algún grado de delirio o alteración del estado neurológico, en general reversible [16]. Winkelman [17] encontró compromiso neurológico en el 53% de las necropsias de pacientes quemados, observando infecciones, infartos cerebrales y hemorragias, EP metabólicas, mielinolisis pontina y trauma cerebral. En nuestro estudio el 19% de los pacientes presentaron EP, con confusión y somnolencia en la mayoría de ellos. Dos presentaron rigidez extrapiramidal y estupor, y uno de ellos tetraplejía con desviación conjugada lateral (similar al cuadro de mielinolisis pontina [28] [MP]). La falta de signos neurológicos focalizadores es frecuente en estos pacientes [17] y puede ser explicada en parte por la dificultad de lograr una adecuada semiología en pacientes con gran edema, dolor o vendajes extensos. En segundo lugar el tratamiento antibiótico sistémico puede enmascarar signos meníngeos sin erradicar la infección. Los analgésicos opioides y las drogas sedantes pueden también dificultar la evaluación de los pacientes graves. Por otra parte como este mismo autor describe en los estudios histopatológicos, las lesiones suelen ser pequeńas y difusas.Si bien la punción lumbar (PL) puede ser útil para diagnosticar meningitis, lo habitual en la EP es que el estudio físico-químico sea normal o con ligera proteinorraquia [3]. En nuestra experiencia sólo realizamos PL a dos pacientes no encontrando alteraciones en las mismas. Es frecuente que los pacientes quemados graves, que son los que tienen mayor riesgo de EP, tengan comprometida la zona de punción lo cual dificulta la realización de este procedimiento. Las neuroimágenes evalúan la presencia de asimetrías o procesos focales. En nuestra serie, se realizó tomografía axial computada (TAC) a todos los pacientes y a uno de ellos (tetraplejía) resonancia nuclear magnética (RNM), no encontrando lesiones específicas. Las anormalidades en EEG son un índice sensible de disfunción cerebral en pacientes con EP asociada a sepsis. La severidad de las anormalidades se corresponden con el grado de EP e incluyen enlentecimiento de la frecuencia de las ondas trifásicas (características de la EP hepáticas) y complejos paroxismo-supresión, que no se ven con benzodiazepinas, ni con opioides. La mortalidad de los pacientes sépticos con EP es alta comparada a la misma en pacientes sépticos con estado neurológico normal [5-9-18]. Durante el período en estudio fallecieron 5 pacientes y la causa de muerte fue sepsis severa, todos ellos tuvieron EP Ninguno de ellos había recuperado el estado neurológico previo a la deséompensación final. Los pacientes que se fueron de alta recuperaron su estado neurológico en forma completa, incluyendo el paciente que presentó el cuadro compatible con MP [28]. Con respecto a los factores de riesgo varían según los distintos estudios, considerando que deben tenerse en cuenta la edad más avanzada, los antecedentes de enfermedad vascular central o periférica, así como las alteraciones psiquiátricas. La edad no fue estadísticamente importante como factor de riesgo, pero hubo una relevancia de pacientes jóvenes. No se registraron pacientes con antecedentes de enfermedades cerebro vasculares durante este período. Hay evidencias que demuestran que los pacientes ańosos tienen mayor riesgo de desarrollar encefalopatías, denominada por algunos como psicosis de la terapia intensiva. Los factores de riesgo en esta sub-población serían: menor reserva funcional neurológica y una perfusión regional y global comprometida, que se desequilibra por la liberación de mediadores por la respuesta inflamatoria sistémica. Los pacientes con antecedentes psiquiátricos también tuvieron un riesgo aumentado de desarrollar EP (7 veces mayor en nuestro estudio) durante la internación y esto también podría estar relacionado con un umbral menor para la disfunción neurológica. Los pacientes con antecedentes de importante ingesta de alcohol o consumidores de drogas tuvieron en nuestro estudio una mayor incidencia de EP, lo que determinó un riesgo 3 veces mayor que el resto de la población sin este antecedente. En estos casos es importante diferenciar a la EP de los cuadros de abstinencia, o el déficit vitamínico en esta población especial (Tiamina).
La
etiología de la EP no esta del todo aclarada pero suele ser multifactorial, afectándose
el SNC secundario a fallas de órganos distantes, siendo este cuadro reversible, siempre y
cuando se controle el fallo primario. La sepsis [4] es el desencadenante más frecuente.
Puede ocurrir como consecuencia de la invasión directa de los microorganismos, o la
respuesta inflamatoria que desencadena con las alteraciones de la perfusión global y
regional y los cambios en el medio interno. Es interesante recordar que la quemadura
extensa puede producir todos estos desarreglos aún en ausencia de infección. Las
alteraciones producidas por los mediadores de la respuesta inflamatoria llevan a una
disminución de la disponibilidad del flujo sanguíneo regional aún en ausencia de
hipotensión arterial. Linares [19] describe en la necropsia de pacientes quemados, la
presencia de lesiones en regiones más sensibles a la hipoxia, como son neuronas
piramidales del sector se Sommer del hipocampo y las células cerebelares de Purkinje.
Este tipo de lesiones se observa cuando existe anoxia tisular pura, afectándose las zonas
más vulnerables, en cambio en las lesiones producidas por una detención o reducción del
flujo global (hipotensión arterial), la injuria adopta la forma de infartos incompletos
en las zonas limítrofes entre las arterias cerebrales mayores. El flujo sanguíneo
cerebral (FSC) es de 45 ml/min/100 g de tejido encefálico. Una reducción a 25 ml/min/100
g durante 30 minutos produce dańo en las regiones más sensibles a la hipoxia con la
lentificación del EEG y sincope o trastornos del conocimiento. La reducción del FSC por
debajo de 12-15 ml/min/100 g produce silencio cerebral, coma e interrupción de la mayor
parte de las funciones neuronales metabólicas y sinápticas. Las neuronas no podrán
sobrevivir cuando el FSC es menor de 8-12 ml/min/100 g. Bowton [20] estudió en pacientes
con encefalopatía séptica el FSC (Xenon-133) observando que el mismo era de 29,6
ml/min/100 g comparado con pacientes de similar gravedad pero sin encefalopatía que era
de 44,9 ml/min/100 g.
Los
pacientes con lesión ínhalatoria severa suelen ingresar a la unidad con EP anóxica,
debido a la inhalación de baja fracción inspirada de oxígeno o intoxicación con
monóxido de carbono.
Las
causas de hipernatremia en los pacientes quemados suelen ser la inadecuada reposición de
agua libre, y/o la pérdida de la misma a través de la piel o la diuresis osmótica
(glucosuria, manitol, coloides) [23]. La hipenatremia puede producir EP por
deshidratación celular y se la encontró asociada estadísticamente con esta en nuestro
estudio.
BIBLIOGRAPHY
The impact of encephalopathy on mortality and physiologic derangements in the sepsis syndrome. Crit Care Med. 1988, 16:398-402 Sepsis and septic shock: Central and peripheral nervous systems. En: Sibbald EW, Sprung C. New Horizons: Perspectives on sepsis and septic shock. Fullerton Calif. Society of Critica) Care Medicine, 1986, Pag. 157-171 The Neurologic complications of sepsis. Ann Neurol. 1993, 33:94-100 Neurologic complication of critica) medica) illnesses. Crit Care Med. 1993, 21:98-103 The spectrum of septic encephalopathy. JAMA 1996, 275:470-473 Principios de neurología - 6° edición. Ed. Mc Graw-Hill, Interamericana, Capítulo 40. Trastornos metabólicos adquiridos del sistema nervioso,1999, Pág. 973 Disseminated microabscesses of the central nervous system. Neurology 1983, 33(Suppl 2):223 The electroencephalogram in sepsis-associated encephalopathy. J. Clin Neurophysiol. 1992, 9:145-152 The impact of encephalopathy on mortality in the sepsis syndrome. Crit Care Med. 1990, 18:801-806 The encephalopathy associated with septic illness. Clin. Invest. Med. 1990, 13:297-304 Personal opinion on a uniform classification of depth burns. Matter P, Barclay T, Konigova Z. Hans Huber Pubˇ. 1971, Pag.715-719 The role of hypotension in septic encephalophathy following surgical procedures. Arch. Neurol. 1992, 49:653-655 Consensus conference. Definitions for sepsis and organ failure and guidelines for use of innovative therapies in sepsis. Chest. 1992, 101:1644-1655 Determinante of organ malfunction or death in patients with intra-abdominal sepsis. Arch. Surg. 1983, 118:242-249 Neurologic complications in the intensive care unit. Clinics Chest. Med. 1999, 20:423-433 Management of emotional in seriously burned adults. N. Engl. J. Med. 1972, 28:65-69 Central nervous system complication of thermal burns. A postmortem study of 139 patients. Medicine, 1992, 71:271-283 Neurologic complications of critica) medica) illnesses. En: Ropper A. Neurological and Neurosurgical Intensive Care. 3° Ed. New York. Raven Press Ltd, 1993, Pag. 193-201. Capítulo 39 - Fallo multiorgánico. En: Bendlin, Linares, Benaim. Tratado de Quemaduras. Ed. Interamericana, Mc Graw-Hill. 1993, Pag. 440 CNS effects of sepsis. Crit. Care Clin. 1989, 5:785-792 Early neurological disturbances following relatively minor burns in children. Lancet, 1969, 2:978-982 Topical silver does not increase the severity of hyponatremia. J. Burn Care & Rehabil. 2000, 21 :S1 54 Salt and water balance and renal failure. En: Principies and Practice of Burns Management. Ed. Churchill, Livingston. 1996, Pag. 243-255. Chapter 26 - Electrolyte disorders. En: Criticaˇ Care, 2° ed. Civetta J, Taylor R, Kirby R., 1992, Pag. 481-505 Burn encephalopathy in children. Pediatrics 1972, 50:609-616 Postburn convulsive disorders in children. J. trauma 1974, 14:396-401 Burn encephalopathy in children. Ann Neurol. 1982, 12:42-47 Central pontine myelinolysis in severely burned patients: Relationship to serum hyperosmolality. Neurology 1988, 38:1211-1217
|